Alergias Cutáneas
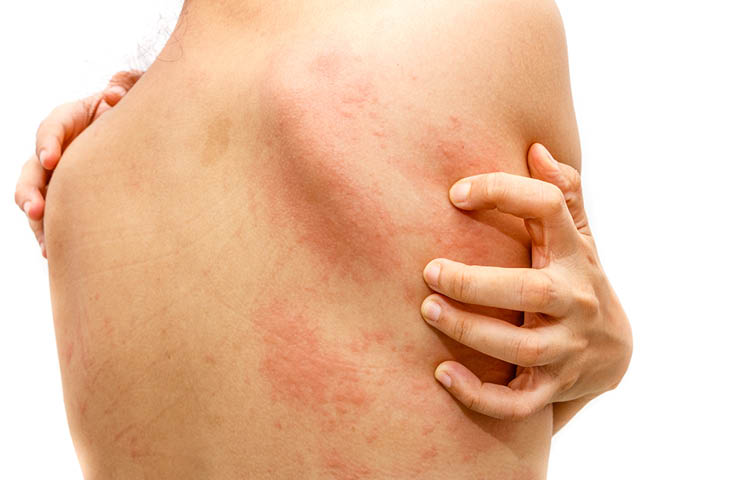
Las patologías alérgicas cutáneas tienen manifestaciones clínicas muy diversas y existen varios tipos: urticaria, dermatitis de contacto, dermatitis atópica.
Existen varios tipos de alergias cutáneas cuyos síntomas dependen de factores individuales, factores ambientales y del tipo de mecanismo inmunológico involucrado.
Urticaria aguda: se caracteriza por la aparición súbita de ronchas pruriginosas con diversa extensión cutánea, las que pueden desaparecer sin dejar marcas en la piel en forma espontánea y/o rápidamente con el uso de antihistamínicos.
Las causas que la gatillan es diversa: en niños predominan la etiología infecciosa viral o post viral y la infección por Mycoplasma pneumoniae, debido a liberación inespecífica de histamina de los mastocitos
cutáneos.
En estos casos es primordial realizar una historia clínica detallada, pues en la mayoría de las ocasiones existe el antecedente de síntomas infecciosos durante o cercanos a la aparición de urticaria. En muchas ocasiones este tipo de cuadros se resuelve en pocos días y no requieren estudio específico.
En mucho menor frecuencia la urticaria aguda tanto en niños como en adultos puede gatillarse por reacciones alérgicas IgE mediadas (hipersensibilidad inmediata) a alimentos, fármacos o a alérgenos de
contacto. En este sentido la historia clínica es clara, destacando la temporalidad de la exposición al alérgeno sospechoso y la aparición de los signos cutáneos, tales como prurito, eritema, habones y/o
angioedema. En estos casos la resolución de síntomas concuerda con el retiro de la exposición del agente sospechoso.
Cuando la presencia de urticaria, aunque sea en forma intermitente, se prolonga por más de 6 semanas, se recomienda evaluación inmunológica por especialista.
Dermatitis atópica: es una afección cutánea que puede afectar a niños y adultos. Generalmente parte durante periodo de lactante o preescolar y perdura con remisiones y exacerbaciones a lo largo de la
vida.
La patogenia básica de la dermatitis atópica se basa en defectos conocidos de la barrera epidérmica en la piel que incluyen la disminución de ceramidas y péptidos antimicrobianos y una mayor pérdida de agua transepidérmica, que aumentan la penetración de irritantes y alérgenos ambientales y microbios, lo que desencadena inflamación y sensibilización. Esto se traduce clínicamente en piel seca, eccema en distintos grados y prurito. Factores genéticos, tales como antecedentes de padre y/o madre con dermatitis atópica, asma, alergia alimentaria o rinitis alérgica son fuertemente asociados al desarrollo de esta patología, pero también influyen componentes ambientales en su desarrollo.
El manejo básico de esta patología consiste en reestablecer o mejorar la barrera cutánea a través de medidas generales como baños cortos y uso de productos humectantes específicos.
Además, del punto de vista inmunológico es posible utilizar corticoides, inmunomoduladores tópicos o sistémicos según la gravedad de los casos. El uso de antihistamínicos orales para disminuir el prurito
pueden utilizarse, pero su nivel de evidencia es menor. De ser necesarios se debe escoger siempre los con mejor llegada a la piel y que no tengan efecto sedante.
Dermatitis de contacto: existen dos tipos de dermatitis de contacto, la irritativa y la alérgica. La de tipo irritativa es más frecuente y se caracteriza por eritema, prurito, infiltración cutánea en relación al contacto con productos conocidos como irritantes. Una de las más frecuentes es la asociada a tinturas de cabello. Se manifiesta en los primeros días posteriores al contacto con la sustancia y cede rápidamente con el retiro. En cambio la de carácter alérgico, si bien clínicamente son similares, aparece varios días posteriores al contacto con la sustancia, aun habiéndola suspendido y desaparece más lentamente.
La dermatitis de contacto alérgica más frecuente y conocida es la asociada a metales, en donde el niquel es el principal gatillante.
Lo más importante en las dermatitis de contacto es exactamente evitar el contacto con el gatillante, esto es curativo. En la fase aguda se pueden utilizar corticoides tópicos con muy rápida respuesta.
Para diferenciar ambos tipos de dermatitis es importante la historia clínica y es posible realizar test de parche a diferentes contactantes para evaluar si es alérgica o no.


